Otite externa: entenda o que é e como tratar corretamente essa doença bastante comum no verão
Otite é o nome dado a toda infecção no ouvido (orelha externa, orelha média e orelha interna). A otite externa acomete a orelha externa, que consiste no pavilhão auricular (popularmente chamada de “orelha”) e no conduto auditivo, que termina no tímpano. Durante o verão aumentam os casos de “dores de ouvido” após banhos de mar ou de piscinas. Geralmente, essas dores têm como causa a otite externa, uma infecção relativamente comum, na pele do canal do ouvido externo, causada por bactérias presentes na água – ou que têm a água como meio propício para proliferação.
As dores podem ser bastante intensas, principalmente em crianças, e podem levar à perda parcial de audição. Normalmente, esses sintomas cessam logo nos primeiros dias de tratamento.
PRINCIPAIS CAUSAS
A causa mais comum desse tipo de dor de ouvido é a infecção por bactérias e fungos. Na maior parte das vezes, esses micro-organismos penetram por meio de lesões na pele que recobre a orelha externa provocadas por objetos (cotonetes, grampos, por exemplo), por atritos ao coçar ou secar o ouvido e pelo contato com água contaminada (mar, piscina, banhos). O contato frequente com a água pode facilitar a remoção da cera que serve de proteção para o canal auditivo. Por isso, a otite externa também é conhecida como otite dos nadadores.
SINTOMAS E DIAGNÓSTICO
Os sintomas tendem a aparecer logo no primeiro dia de infecção. As principais características são:
– Dor intensa, latejante;
– Sensação de entupimento do ouvido;
– Perda parcial da audição;
– Secreção;
– Coceira.
O diagnóstico deve ser feito pelo médico otorrinolaringologista, com a avaliação dos sintomas e por exame otológico, que permite visualizar as estruturas do ouvido.
COMO É FEITO O TRATAMENTO CONTRA OTITE?
O tratamento da otite externa é simples e consiste em analgésicos (via oral ou de uso tópico), antibióticos ou antifúngicos (dependendo do tipo de micro-organismo causador da infecção) em gotas de uso tópico.
Em alguns casos pode ser necessário aspirar a secreção do meato auditivo externo. No entanto, esse procedimento somente pode ser feito por médico otorrinolaringologista.
FORMAS DE PREVENÇÃO
Para evitar otite externa e outras doenças nos ouvidos, é importante tomar alguns cuidados, como:
– Não utilizar hastes de algodão (cotonetes) para limpar ou coçar os ouvidos;
[LEIA MAIS: Como limpar os ouvidos corretamente]
– Não introduzir objetos que possam machucar a pele dos ouvidos;
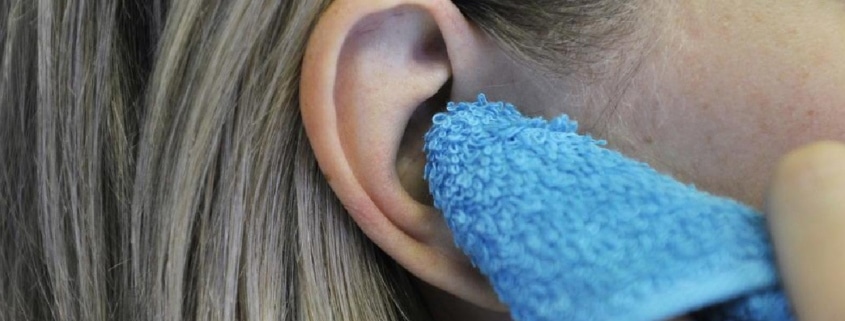
– Enxugar as orelhas com uma toalha macia e limpa, tomando o cuidado de não pressionar nem inserir profundamente.
– Nunca pingar nos ouvidos soluções caseiras sem o conhecimento médico.